Доклад: Лечение ретенции зубов и сопутствующей патологии
Доклад: Лечение ретенции зубов и сопутствующей патологии
Перикоронит
и позадимолярный периостит лечат преимущественно в условиях поликлиники.
Комплекс терапевтических мероприятий зависит от выраженности воспалительных
явлений, общей и местной картины заболевания, а также от рентгенологических
данных.
Прежде
всего необходимо ликвидировать острые воспалительные явления. При катаральной
форме перикоронита может оказаться эффективной только обработка пространства
под капюшоном антисептическими растворами из шприца с затупленной иглой. При
гнойном перикороните проводят перикоронаротомию - рассечение капюшона,
прикрывающего коронку зуба или его дистальную часть. Под рассеченный капюшон
вводят небольшую тонкую полоску йодоформной марли.
Разрез
при позадимолярном периостите производят через слизистую оболочку от основания
крыловидно-нижнечелюстной складки вниз к нижнему своду преддверия рта. При
воспалительной инфильтрации тканей нижнего свода преддверия рта разрез
продолжают по альвеолярной части челюсти на уровне моляров. Рану дренируют
резиновой полоской. Необходимы систематические ежедневные перевязки и лечение
гнойной раны.
При
перикороните и позадимолярном периостите хороший лечебный эффект дает
однократная или двукратная новокаиновая или тримекаиновая блокада по типу
проводниковой и инфильтрационной анестезии (целесообразна инфильтрация тканей,
окружающих зуб мудрости с добавлением антибиотиков, фурациллина,
протеолитических ферментов). Показан прием внутрь сульфаниламидных препаратов,
противовоспалительных и антигистаминных средств. При позадимолярном периостите
проводят курс антибиотикотерапии. Назначают тепловые процедуры в виде ванночек
для рта, полосканий, ингаляций; физические методы лечения - УВЧ, микроволновую
терапию по 5-7 процедур, излучение гелий-неонового лазера. При воспалительной
припухлости околочелюстных мягких тканей, лимфадените показаны наружные мазевые
повязки, светолечение лампой соллюкс.
После
стихания воспалительных явлений необходимо на основании клинических и
рентгенологических данных решить вопрос о "судьбе" зуба мудрости.
Если зуб расположен правильно и для него в альвеолярной части челюсти
достаточно места, то причиной затрудненного прорезывания является плотная
слизистая оболочка, покрывающая его коронку. В этих случаях проводят иссечение
капюшона до полного обнажения зуба от лоскута слизистой оболочки, покрывающего
коронку зуба мудрости. Эту операцию осуществляют под проводниковым и
инфильтрационным обезболиванием. Слизистую оболочку иссекают скальпелем или
изогнутыми ножницами, можно использовать конхотом, лазерный скальпель,
применить криодеструкцию.
При
неправильном положении (дистопии) зуба, недостатке места в альвеолярной части
челюсти, деструкции костной ткани у шейки зуба и по ходу корня, рецидивах
воспалительного процесса зуб мудрости удаляют. Когда коронка зуба мудрости
прорезалась достаточно хорошо, удаление зуба выполняют изогнутыми по плоскости
щипцами или штыковидным элеватором. В случае полуретенции и дистопии нижнего
зуба мудрости прибегают к операции выпиливания его бормашиной.
Такая
операция представляет значительные трудности, так как приходится освобождать
зуб от костной ткани, в которой он находится. Под проводниковой и
инфильтрационной анестезией делают углообразный разрез через слизистую оболочку
и надкостницу (рис. 14). Отслоив слизисто-надкостничный лоскут, фиссурным и
шаровидным борами спиливают кость, прилежащую к вестибулярной и дистальной
части коронки. Щипцами и элеваторами вывихивают зуб. Рану обрабатывают
антисептическими растворами, удаляют свободно лежащие костные опилки и
патологическую грануляционную ткань. Отсепарированный слизисто-надкостничный
лоскут укладывают на прежнее место и фиксируют швами. И тогда лунку удаленного зуба
прикрывают йодоформной марлей. Заживление раны после этой операции нередко
осложняется альвеолитом, в некоторых случаях - остеомиелитом челюсти. Для
профилактики этих осложнений целесообразно ушить лунку наглухо. Делают два
разреза: первый - кнаружи от основания крыловидно-нижнечелюстной складки, по
гребню альвеолярной части челюсти, второй - перпендикулярно первому от
дистальной части коронки второго моляра к переходной складке. После отслаивания
слизисто-надкостничного лоскута, спиливания кости и удаления зуба иссекают край
десны, прилежавший до операции к шейке зуба. Лоскут мобилизуют рассечением
надкостницы у его основания и смещают до соприкосновения с краем раны со
стороны языка. Рану ушивают наглухо швами.
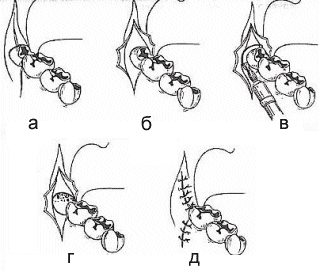
Рис.
1. Удаление нижнего зуба мудрости и ушивание раны.
В
послеоперационном периоде возможны боль при глотании, ограничение открывания
рта, отек околочелюстных тканей. Больным назначают анальгин, амидопирин,
сульфадиметоксин, физические методы лечения, делают перевязки; с 4-6-го дня
проводят ЛФК
Список литературы
Для
подготовки данной работы были использованы материалы с сайта http://gradusnik.ru/
|